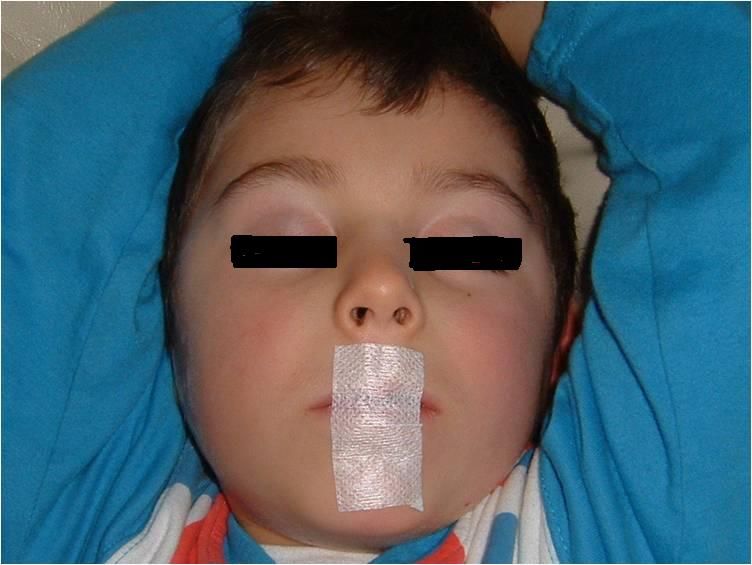
IL BAMBINO A BOCCA APERTA RISCHIA MENO INTELLIGENZA
L’abitudine alla postura a bocca aperta, tipica dei bambini delle comunità inurbate e tecnologizzate di oggi, è il sintomo più immediato e manifesto di una sindrome metabolica e neuromuscolare nota un tempo col nome di “adenoidismo” (Di Chiara A., Garoli A., https://www.amazon.it/Adenoidismo-relazione-dimenticata-immunitario-respirazione/dp/8894240819).
Sempre parlando di sintomi dell’adenoidismo, meno nota è l’alterazione delle abilità cognitive che si manifesta già nella prima infanzia e che, se non viene restaurata la respirazione col naso a bocca chiusa di giorno e di notte, può divenire permanente.
A differenza di oggi, in cui sembra del tutto normale osservare individui di tutte le età che portano a spasso la loro bocca semiaperta, in un lontano passato, soprattutto nelle comunità rurali, l’individuo a bocca aperta era identificato come lo “scemo del villaggio”. La consapevolezza della popolazione a questo riguardo era tale, che lo stare a bocca aperta era considerato sinonimo di intelligenza al di sotto delle comuni capacità, come testimoniato da appositi termini dialettali (ricordiamo, tra tanti, il dialettale cosentino, “vuccapiertu”, e il dialettale velletrano “vuccarupè”).

Anche per evitare i danni cognitivi alle future generazioni, che avrebbero destabilizzato i progetti autarchici dello stato, in epoca fascista vennero istituiti e organizzati appositi centri di recupero dell’adenoidismo, con lo scopo di individuare precocemente e curare tutti quei bambini che, a causa di un precoce blocco della respirazione nasale, erano obbligati a ricorrere alla respirazione orale diventando, così, “adenoidei”. Tali centri di recupero furono in attività almeno fino alla prima metà degli anni Cinquanta del Novecento.

Il più importante centro statale italiano per la cura dell’adenoidismo era a Roma in Via Manzoni 6. Istituito nel 1927, era ancora “in uso” nel 1952. L’adenoidismo richiese sanatori appositi in quanto considerato MALATTIA SOCIALE come la tubercolosi e il cancro.
Buona parte delle difficoltà cognitive legate all’adenoidismo possono ricondursi alle alterazioni della qualità del sonno tipiche di questi bambini e di tutti coloro, anche adulti, che russano o dormono a bocca aperta. E, se parliamo di bambini, andare a letto presto come si dovrebbe non basta, se poi il bambino non è in grado di respirare col naso a bocca chiusa e presenta un ritardo di crescita dello scheletro respiratorio della faccia, quando non un suo schiacciamento.
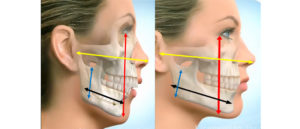
Lo schiacciamento dello scheletro respiratorio facciale tipico di chi cresce a bocca aperta. Esso si evidenzia soprattutto di profilo, con un aumento della lunghezza verticale e una riduzione della lunghezza anteroposteriore (profondità) del viso.
Problemi anche importanti come ADHD, ansia, depressione, irritabilità, deficit di memoria e di concentrazione sono, ormai è ufficiale, legati alla qualità della respirazione durante il sonno. Negli adulti, addirittura, i depressi hanno probabilità 6 volte maggiori rispetto ai sani di andare incontro a gravi episodi di apnee notturne (Cheng P. et al., “Sleep disordered breathing in major depressive disorder”, J Sleep Res 2013); e in questi casi, purtroppo, e’ vero anche il reciproco: cioe’, chi respira male quando dorme, piu’ facilmente va incontro a depressione. Sempre tra gli adulti, alcuni individui col sonno particolarmente disturbato da deficit respiratori ricevono per errore diagnosi di ADHD (molto più comune nell’infanzia; Thakkar, Vatsal G. “Diagnosing the wrong deficit”, The New York Times, April 27 2013).
Poco si sa del sonno a livello popolare. Brevemente accenniamo al fatto che il sonno ha una sua architettura, con delle attivita’ cicliche ben precise. A testimonianza di questo, dal sonno più leggero a quello più profondo cambiano in maniera caratteristica le onde cerebrali rilevabili con l’elettroencefalogramma. A cosa sono dovuti, dunque, i danni che i problemi respiratori provocano durante il sonno? Sostanzialmente, alla disorganizzazione e alla conseguente incompletezza dei regolari cicli funzionali del sonno stesso.

Le onde cerebrali diventano più lente via via che il sonno si approfondisce. Le onde più lente sono proprie del sonno più profondo e ristoratore. Se, a causa di disturbi respiratori, le fasi più profonde non si raggiungono mai, il sonno non può funzionare pienamente da attività autoriparatrice dell’organismo.
Immaginiamo il sonno come l’apposita funzione di deframmentazione (defrag) propria di un computer (la deframmentazione è un’operazione di ottimizzazione dell’archiviazione dei dati nella memoria di massa di un computer, fonte Wikipedia). Continuando su questa analogia, il computer è il nostro sistema nervoso. L’energia necessaria al computer è l’energia elettrica; quella necessaria al nostro sistema nervoso è, anzitutto, l’ossigeno (ovviamente l’ossigeno non è una forma di energia, così come anche il nostro sistema nervoso funziona elettricamente, ma semplifichiamo il tutto per proseguire con la nostra analogia). Ora, cosa succede al computer se, durante la deframmentazione, togliamo ripetutamente la corrente? La stessa cosa che succede all’individuo che, durante il sonno, respira male e in modo incompleto. Il disturbo respiratorio durante il sonno può arrivare fino al risveglio improvviso in uno stato di profonda angoscia o addirittura terrore; nella letteratura medica di un tempo questo accadimento era noto come “pavor nocturnus”, ed era considerato patognomonico (=detto di sintomo così caratteristico da permettere la diagnosi certa della malattia, fonte Treccani) di adenoidismo.
L’interruzione del sonno che si accompagna ai disturbi respiratori causa la scomposizione dell’architettura del sonno, cosicchè risulta difficile o impossibile raggiungere gli stati di sonno profondo necessari al corretto riposo dell’organismo e alla riorganizzazione funzionale del sistema nervoso che ne consente efficacia e resilienza. Lo stadio più profondo del sonno REM può non essere mai raggiunto se le vie aeree superiori sono bloccate e si russa. In questo modo il sistema nervoso non può riorganizzarsi e “ripulirsi” e l’individuo, al mattino, si ritrova letargico ma ansioso, come se non avesse riposato affatto o, paradossalmente, avesse faticato.
Se il disturbo respiratorio durante il sonno arriva a forme di apnea, il livello di ossigeno nel cervello diminuisce, mentre aumenta quello di anidride carbonica: ciò mette in moto un “meccanismo della paura di rimanere soffocati” che porta al risveglio, e che può lasciare un senso inconscio di timore ad addormentarsi. Di fatto è stato dimostrato che l’aumento delle capacità respiratorie durante il sonno è in grado di migliorare in modo sensibile stati ansioso-depressivi e deficit di concentrazione e attenzione (Flemons W. Ward, “Quality of life consequences of sleep disordered breathing”; J All Clin Immunol 1997).
Questi collegamenti tra respirazione, sonno e stati cognitivi sono così noti, che è stato approvato dall’FDA americana un farmaco, la clonidina, efficace contro l’ADHD (Disturbo da Deficit di Attenzione/Iperattività, piuttosto diffuso tra i bambini di oggi. Quelli affetti sono tutti a bocca aperta), semplicemente per il fatto che induce il sonno a onde lente (delta), quello profondo e ristoratore, eliminando così i sintomi di iperattività e irritabilità (Thakkar, Vatsal G. “Diagnosing the wrong deficit”, The New York Times, April 27 2013).
Ma… allora non sarebbe meglio mettersi in condizione di respirare bene col naso a bocca chiusa mentre si dorme (e anche da svegli)? Come al solito la natura è perfetta già di per sé, senza bisogno di aggiunte artificiali. A condizione di farle seguire il proprio corso.
È importante sottolineare che non sono i soli stati apnoici a generare deficit cognitivo-comportamentali in bambini e adulti. Della famiglia dei disturbi respiratori durante il sonno fanno parte il semplice russamento, l’ipopnea, la sindrome da resistenza delle alte vie aeree e la banale respirazione a bocca aperta.
Ma concentriamoci ora proprio sui bambini.
È noto che i disturbi respiratori possono presentarsi molto precocemente, ed essere presenti già alla nascita, soprattutto tra i bambini prematuri. In base a un report della National Sleep Foundation, il 19 % dei bambini troppo piccoli per frequentare la scuola russa mentre dorme. Secondo l’Avon LongitudinalStudy of parents and children, che ha osservato 8000 bambini dai 6 mesi ai 7 anni, russano tra il 10 e il 21 % dei bambini (Bonuck K. et al., “Sleep disordered breathing in a population based cohort: behavioural outcomes at 4 and 7 years”, Pediatrics 2012). Questi dati sono preoccupanti se si considera che, quando i bambini respirano a bocca aperta e/o russano, il loro sistema nervoso non può svilupparsi altrettanto bene.
Nei bambini, i segni che il loro sonno è disturbato, oltre alla bocca aperta e al russamento, sono cuscini intrisi di saliva, enuresi (pipì a letto oltre i 5 anni), rinite allergica o non, occhiaie scure, otiti, oltre ai terrori notturni già ricordati, e molti altri che ripetiamo da anni. Tutti segni tipici dell’adenoidismo.
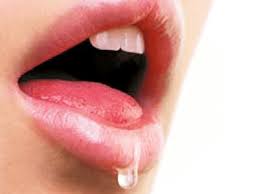
il cuscino bagnato di saliva al mattino è uno dei segni più spesso riportati dai genitori di bambini che dormono a bocca aperta.
La qualità del sonno è importante tanto quanto la quantità. I neonati ad esempio passano il 50 % del loro sonno nello stadio profondo NREM, proprio quello che viene disturbato dalle difficoltà respiratorie. Questo stadio di sonno profondo è essenziale per lo sviluppo della corteccia prefrontale, l’area del cervello che consolida le nuove informazioni, l’apprendimento, le capacità di pianificare e risolvere problemi. Poiché i bambini ogni giorno si confrontano con grandi quantità di informazioni inedite per loro, se lo sviluppo della corteccia prefrontale è danneggiato per una bassa qualità del sonno NREM, a sua volta dovuta a disturbi respiratori, si riducono le loro capacità cognitive e la capacità di collegare le informazioni e processarle in modo utile.
In condizioni di importante deprivazione di ossigeno, così come avviene nel corso delle apnee durante il sonno, le onde del cervello passano da delta (tipiche del sonno profondo) ad alfa(tipiche degli stati di allerta), e il sistema nervoso segnala una situazione di allarme a una sua parte, l’ipotalamo, da cui parte la cascata di ormoni dello stress. Verosimilmente questo innesca un brusco rilascio di adrenalina, che si accompagna al risveglio improvviso in uno stato di ansia. Qualora il disturbo respiratorio sia più lieve, la risposta ormonale sarà meno brusca e senza risveglio, con verosimile produzione di cortisolo, l’ormone dello stress meno “impellente”, meno “immediatamente pericoloso”. Curiosamente, da un punto di vista biotipologico o costituzionale, il tipico bambino adenoideo che respira a bocca aperta di giorno e di notte è magro, in uno stato più o meno costantemente ansioso, allergico, come chi produce continuamente cortisolo (biotipo aria secondo Oberhammer, https://www.amazon.it/Guarigione-naturale-biotipi-Oberhammer-Simona/dp/8804673745). In un certo senso, la costante mancanza di sufficiente aria fa vivere l’individuo in uno stato di allerta continuo.Perche’ quello del soffocamento e’ il pericolo piu’ grave di tutti.
Una vecchia immagine da Pierre Robin, che per primo indagò le conseguenze metaboliche e posturali dell’adenoidismo, o sindrome della bocca aperta. Se anche non mancano i soggetti “in carne”, per lo più si tratta di individui magri, che si consumano le surrenali nella produzione continua di cortisolo.
L’insieme cronico di mancanza di sufficiente ossigeno, di eccesso di anidride carbonica e di frammentazione del sonno possono portare a sintomi come disordine da deficit di attenzione/iperattività (ADHD), difficoltà di apprendimento, ansia, depressione, problemi comportamentali come aggressività, disordini del linguaggio. Molte di queste problematiche migliorano sensibilmente aumentando la qualità della respirazione e del sonno, altre possono essere irreversibili. Che lo siano o meno dipende dall’individualità del bambino in oggetto (costituzione), dalla gravità dei sintomi e dalla loro durata (cronicità). Di fatto, i disordini respiratori durante il sonno posso ridurre il quoziente d’intelligenza di un bambino (IQ) fino ad un 10 % (Gozal D., “Snoring during early childhood and academic performance at ages 13 to 14 years”, Pediatrics, 2001; Kaemingk KL et al., “Learning in children and sleep disordered breathing: findings of the Tucson’s children assessment of sleep apnea prospective color study”, J IntNeuropsycholSoc, 2003).

Secondo uno studio già citato (Bonuck K. et al., Pediatrics 2012), i disturbi respiratori nel sonno sono associati a una percentuale di difficoltà comportamentali del 40% all’età di 4 anni e del 60% a 7. All’età di 7 anni i bambini con difficoltà respiratorie nel sonno hanno un probabilità del 40-100% di avere disordini comportamentali da diagnosi neuropsichiatrica. Sempre secondo questo studio, un bambino che all’eta’ di 6 mesi abbia un disturbo respiratorio durante il sonno (naso chiuso, catarro, respirazione a bocca aperta o russamento) anche per un periodo transitorio, ha il 40% di probabilita’ in piu’ di avere problemi di ADHD tra i 4 e i 7 anni.
E allora, cosa fare?
Anzitutto, 1) verificare se il bambino vive con le labbra semiaperte; se dorme a bocca aperta; se quando dorme russa; se il suo respiro e’ rumoroso di giorno e/o di notte; se di notte si sveglia; se sono frequenti stati di agitazione o irritabilita’ di giorno e/o di notte.

1) verificate come dorme vostro figlio. Oltre ad iniziare a prendervi la responsabilità personale della sua salute, aiutate i dottori con le vostre preziosissime osservazioni. E ricordate che i dottori sono i vostri consulenti; i veri esperti e artefici della salute di vostro figlio siete voi.
Se una di queste e’ vera, e volete proprio avere la prova del nove perche’ non vi fidate dei vostri occhi, fate effettuare una monitorizzazione della qualita’ del sonno. Dopodiche’, senza perdere altro tempo, 2) recuperate lo schiacciamento dello scheletro respiratorio facciale che SEMPRE e’ presente in queste condizioni tramite l’aiuto di un ortodontista esperto nel recupero della corretta postura respiratoria
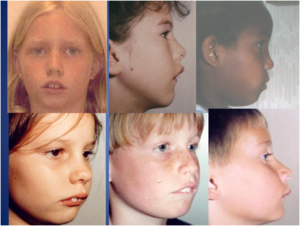
2) schiacciamento dello scheletro respiratorio facciale nei bambini a bocca aperta. Recuperatelo senza se e senza ma. Non perdete tempo a fare altro prima di questo: se prima non recuperate lo schiacciamento, le strategie di rieducazione posturale e neurologica funzioneranno meno di quello che avrebbero potuto, o non funzioneranno affatto (courtesy Dr. John Mew, www.orthotropics.com).
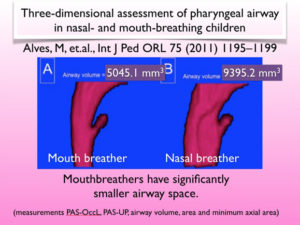
Qui vedete la sezione anteroposteriore dello pazio respiratorio faringeo: Guardate quanto è più grande a destra, nel respiratore nasale, che a sinistra, nel respiratore orale.
e 3) dopo aver recuperato lo schiacciamento di cui sopra, sempre con l’aiuto dell’ortodontista di cui sopra e della logopedista, fate in modo che il bambino recuperi la normale abitudine a respirare col naso a bocca chiusa di giorno e di notte, SEGUENDO FEDELMENTE TUTTE LE STATEGIE CHE VI VENGONO INSEGNATE PER TUTTO IL TEMPO CHE SARA’ NECESSARIO.
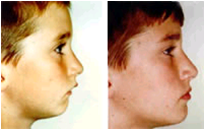
Guardate come cambia la faccia di un bambino tra quando respirava a bocca aperta (a sinistra) a quando ha recuperato la respirazione col naso a bocca chiusa. La vera faccia di questo bambino è emersa dopo che ha imparato a respirare correttamente, quella di sinistra è solo la faccia “da adenoidi” (courtesy Dr. J. Mew, www.orthotropics.com).
Ne vale la pena. I figli “so’ piezz’ ‘e core”.
Dr. Andrea Di Chiara